四川省乐至县中医医院肛肠科 四川 乐至 641500
随着老龄化社会的到来,结直肠息肉的发病率越来越高。在早期发现结直肠息肉后,病友往往面临治疗方案的选择,是选择手术治疗还是保守治疗?
不了解结直肠息肉的相关知识,就难以做出正确的选择。
什么是结直肠息肉?
结直肠息肉是对结、直肠粘膜上所有隆起性病变的统称。在未确定其病理性质前,均称为息肉。结直肠息肉主要分为炎症性息肉、腺瘤性息肉和其他特殊类型的息肉三种。
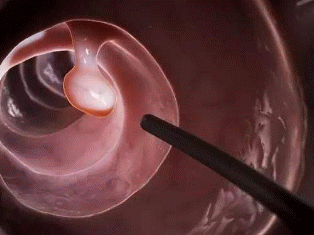
炎症性息肉和腺瘤性息肉的主要区别在于:炎症性息肉在炎症消除后有可能会自行消失;而腺瘤性息肉一般不会自行消失,并且存在恶变倾向。在内镜检查出息肉后,医生往往会夹取息肉上的小块活组织进行病理检查,目的就是确定息肉的病变性质,是炎症性的还是腺瘤性息肉性的。
腺瘤性息肉癌变的概念已被当今医学界广泛接受。
结肠腺瘤性息肉是结肠的良性上皮肿瘤。根据组织学的不同可分成三个类型,即管状腺瘤性息肉、绒毛状腺瘤性息肉和混合型腺瘤性息肉。管状腺瘤性息肉癌变率在1%~5%左右;绒毛状腺瘤性息肉的发病率较管状腺瘤性息肉更低,但其癌变率较管状腺瘤性息肉大10倍以上,研究证明,绒毛状腺瘤性息肉的癌变率高达40.7%;混合型腺瘤性息肉则是同时具有上述两种组织结构的腺瘤性息肉,其癌变率也介于管状腺瘤性息肉与绒毛状腺瘤性息肉之间。
研究揭示,腺瘤性息肉癌变的可能性不仅与腺瘤性息肉的种类相关,还和腺瘤性息肉的大小密切相关。直径小于1cm的腺瘤性息肉癌变的可能性为1.3%,直径介于1~2cm之间的腺瘤性息肉癌变的可能性为9.5%,而直径大于2cm的腺瘤性息肉癌变的可能性高达46%。
不仅如此,腺瘤性息肉发生癌变的概率也与腺瘤性息肉的数目相关。单个腺瘤性息肉者发生癌变的可能性仅有29.7%,具有2~5枚腺瘤性息肉者的癌变概率有51.7%~76.9%,而具有6~48枚腺瘤性息肉者的癌变概率高达80%。国内也有报道说,发生癌变的腺瘤性息肉中源于多发性腺瘤性息肉者占全部的71.4%。
不过,哪怕检查出腺瘤性息肉,也不必过分担心。因为腺瘤性息肉发生癌变是一个长时期的慢性过程。据WHO统计,至少需要5年的时间,平均时间在10年~15年之间,而这也和良性腺瘤性息肉生长速率很慢的特点相符合[3]。
目前,临床上针对结直肠息肉最有效的治疗方法是手术切除,药物治疗主要用于由于息肉而导致肠道异常出血的病人。且考虑到尚有部分比例的息肉可以出现恶变,药物治疗后还需要进行手术切除息肉。而单纯行保守观察的治疗方案,主要针对患有特殊类型息肉病的患者,如色素沉着息肉综合征等。
对患有腺瘤性息肉的病人,手术切除腺瘤性息肉后,仍需要定期复查,以确定有无新腺瘤性息肉的发生。 手术治疗的方式主要有以下几种:
1、单纯结肠镜下切除息肉:适用于直径大小在1cm以下,且有蒂的息肉; 2、经肛门内镜微创手术(TEM):适用于距肛缘10-20cm以内的良性息肉或原位癌型恶性息肉(相当于TI期); 3、双镜法联合切除(肠镜和腹腔镜联合切除):适用于较大的良性或早期恶变的结直肠息肉。术中操作时,术者先通过肠镜定位息肉,然后在腹腔镜下行部分肠管切除术; 4、传统开腹手术:适用于不能耐受腹腔镜手术或存在腹腔镜手术禁忌症的结肠息肉患者,或不具备腹腔镜等微创内镜技术的医院; 5、结直肠切除+回肠永久性造口(无法保留肛门)或回肠贮袋直肠鞘吻合术(保留了肛门):适用于家族性息肉病,和息肉病合并多发性骨瘤和软组织瘤等特殊类型的患者。
总的来说,一般结直肠息肉,特别是已经明确是腺瘤性息肉者,息肉的直径越大,息肉的数目越多,则癌变的可能性也就越高。对于这样的结直肠息肉,首选的治疗方案就是手术切除。手术切除之后,并不是万事大吉,还要注意定期复查,防止结直肠息肉的再发。
结直肠息肉,手术治疗VS保守治疗,手术治疗胜!