79集团军医院 邮编111000
摘要:目的:探讨微创联合脊柱减压治疗脊柱骨折合并脊髓损伤的效果及安全性。方法:选择我院收治脊柱骨折合并脊髓损伤患者48例,分为两组,各24例。对照组应用传统开放后路减压椎弓根螺钉复位内固定术治疗;试验组采用微创联合脊柱减压治疗。比较两组治疗效果。结果:试验组手术切口长度、术中出血量、术后引流量、术后住院时间及术后并发症发生率均低于对照组,差异有统计学意义(P<0.05);试验组术后1个月矢状面Cobb角低于对照组,伤椎前缘高度高于对照组,差异有统计学意义(P<0.05);试验组术后1个月ASIA损伤分级显示E级的比例高于对照组,差异有统计学意义(P<0.05)。结论:微创联合脊柱减压治疗脊柱骨折合并脊髓损伤,能够有效改善后凸畸形,提升椎体高度,在保证良好椎管减压的同时降低了手术创伤。
关键词:微创;脊柱减压;脊柱骨折;脊髓损伤;安全性
脊柱骨折合并脊髓损伤以神经减压、骨折椎复位以及椎弓根螺钉内固定为基本治疗策略,但传统后路切开椎弓根螺钉固定及后路椎板减压手术创伤较大。脊柱骨折合并脊髓损伤患者应首选微创联合脊柱减压治疗。本次研究选择我院48例分别行传统开放后路减压椎弓根螺钉复位内固定术以及微创联合脊柱减压治疗脊柱骨折合并脊髓损伤患者的治疗效果。
1资料与方法
1.1资料
选取我院收治脊柱骨折合并脊髓损伤患者48例,分为两组,各24例。试验组男12例,女12例;年龄35—64岁,平均(48.42±1.52)岁;骨折部位:T124例、L16例、L210例、L34例;Frankel骨折分级:A级1例、B级5例、C级6例、D级12例。对照组男14例,女10例;年龄35—62岁,平均(48.41±1.55)岁;骨折部位:T124例、L16例、L29例、L35例;Frankel骨折分级:A级2例、B级5例、C级6例、D级11例。两组患者基础资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①本次研究对象均连续两节胸腰椎骨折且至少有1个及1个以上节段合并脊髓损伤。②本次研究对象均获知本次研究目的、手术方案后在脊柱骨折合并脊髓损伤发病后7d内顺利完成手术。
排除标准:①非首次脊柱骨折合并脊髓损伤入院手术治疗;②病理性骨折;③合并腰椎间盘突出、椎体滑脱等脊柱退行性病变。
1.2方法
两组患者均术中麻醉方式均为全身麻醉,术中体位为俯卧位。①对照组行传统开放后路减压椎弓根螺钉复位内固定术。②试验组行微创联合脊柱减压治疗:在X线透视下确定伤椎位置,以伤椎为中心,于患者背部正中做一长5—6cm的手术切口,经该小切口分离皮下组织以充分显露各椎弓根,切除全椎板但保留棘突与韧带,对于单椎骨折患者植入椎弓根钉完成3节段固定,对于连续2节段脊柱骨折患者植入椎弓根钉完成4节段固定,将2根钛棒进行预弯,而后平行于棘突正中线,自椎弓根连线椎旁肌间隙置入已预弯的钛棒,脊柱撑开复位至脊柱接近生理曲度后,病椎应用锁牢螺母实施锁紧固定。适当切除病椎两侧小关节内侧缘棘突周围韧带组织,并对椎体间植骨实施融合术,伤口彻底止血后常规放置引流置管,逐层手术切口。
1.3观察指标
①比较两组患者手术切口长度、术中出血量、术后引流量以及术后住院时间等手术指标。②比较两组患者术后切口感染、内固定失效、继发神经损伤等并发症发生情况。③两组患者术前、术后1个月均对伤椎行X线检查,比较两组患者手术前后矢状面Cobb角以及伤椎前缘高度等指标变化情况,其中伤椎前缘高度=伤椎前缘高度/邻近两椎前缘高度均值×100.00%。④试验组患者术后1个月脊髓神经功能恢复情况,借助ASIA损伤分级评估患者术后1个月脊柱功能恢复情况,A级完全性损伤,神经平面以下无任何感觉、运动功能保留。B级不完全性损伤,神经平面以下存在感觉功能,但无运动功能。C级不完全性损伤,神经平面下存在感觉功能与运动功能,但是大部分下肢肌力<3级。D级不完全性损伤,神经平面下存在感觉功能与运动功能,大部分下肢肌力≥3级。E级正常,神经平面下感觉功能与运动功能正常。
1.4统计学处理
数据应用SPSS21.0系统处理;计数资料以[n(%)]表示,采用χ2检验;计量资料以(x±s)表示,采用t检验;P<0.05为差异有统计学意义。
2结果
2.1两组患者手术指标水平比较:试验组手术切口长度、术中出血量、术后引流量、术后住院时间均低于对照组,差异有统计学意义(P<0.05)。见表1。
表1两组患者相关手术指标水平比较(x±s)

2.2两组患者并发症发生率比较:试验组术后并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表2。
表2两组患者术后并发症发生情况[n(%)]

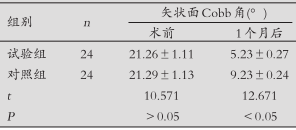
2.3两组患者矢状面Cobb角、伤椎前缘高度比较:试验组术后1个月矢状面Cobb角低于对照组,伤椎前缘高度高于对照组,差异有统计学意义(P<0.05)。见表3。
表3两组患者手术前后矢状面Cobb角、伤椎前缘高度比较(x±s)

2.4两组患者脊髓神经功能比较:两组术后1个月均无ASIA损伤分级为A级的患者,其中试验组术后1个月脊髓神经功能助ASIA损伤分级为E级的比例高于对照组,差异有统计学意义(P<0.05)。见表4。
表4两组患者术后脊髓神经功能恢复情况[n(%)]

3讨论
脊柱骨折的患者多伴有脊髓损伤,脊髓损伤可进一步影响下肢感觉功能与运动功能。脊柱骨折合并脊髓损伤患者传统开放后路减压椎弓根螺钉复位内固定术中,需大面积切除伤椎棘突与棘突周围韧带组织,进而可影响脊柱骨折合并脊髓损伤患者术后脊柱功能的恢复,致使患者术后脊柱稳定性降低,增加患者术后内固定失效、继发神经损伤等并发症发生风险。微创联合脊柱减压治疗过程中,其手术切口比传统开放后路减压椎弓根螺钉复位内固定术小,极大程度减少了患者肌间隙入路暴露面积,同时保留大部分伤椎棘突肌肉、韧带系统,可维持患者术后脊柱的稳定性,减少患者术中出血量、术后引流量,降低患者伤口感染发生风险。本次研究结果与崔泽升等临床研究结果一致。此外,试验组患者术后1个月并发症发生率低,ASIA损伤分级为E级的比例比对照组高,手术切口长度比对照组短,术中出血量以及术后引流量均比对照组少,术后住院时间比对照组短。
参考文献
[1]杨福生,王文,康宁超,等。腰椎脊柱内镜微创手术中区域定位原则[J]。中国疼痛医学杂志,2017,23(8):619—621.
[2]张海洁,王德春。椎旁肌间隙入路联合伤椎椎体内植骨对胸腰椎骨折患者疗效及并发症的影响[J]。颈腰痛杂志,2017,38(1):44—47.